Воспалительные патологии органов зрения являются наиболее распространёнными в офтальмологии. Чаще всего диагностируется конъюнктивит – его доля в общем объёме офтальмологических заболеваний составляет примерно 70%. Кератиты развиваются в разы реже и составляют всего 5% от всей массы глазных болезней, однако это не означает, что недуг не заслуживает внимания.
Механизм развития кератита напрямую зависит от анатомических особенностей конъюнктивальной полости, в которой всегда присутствует микрофлора. Последняя способна стать провокатором воспалительных процессов в случае даже незначительного травмирования роговицы. Патология практически всегда приводит к резкому ухудшению зрения, и его восстановление требует микрохирургических манипуляций. Лечение болезни на более ранних стадиях позволит избежать нежелательных последствий.
Причины образования глазного кератита
Существует ряд факторов, провоцирующих развитие недуга, независимо от возраста и пола человека. Среди них выделяют:
- Повреждения глазной роговицы, которые нарушили ее целостность.
- Патологические поражения органа зрения, которые имеют бактериальную, вирусную или грибковую природу.
- Конъюнктивит в хронической форме, либо продолжительный отказ от его лечения.
- Дисфункция лицевых нервов, приводящая к нарушениям смыкания века.
- Аллергии.
- Авитаминоз.
- Использование контактных линз на постоянной основе.
Кроме этого, причины кератита глаза разнятся в зависимости от вида патологии:
- В случае с вирусным типом возбудителями являются аденовирусы и вирусы простого герпеса. Стать причиной развития болезни может также корь, ветряная оспа и т.д.
- Бактериальный вид чаще всего вызывается синегнойной палочкой и кокковой флорой, а также возбудителями сифилиса и туберкулёза.
Симптомы
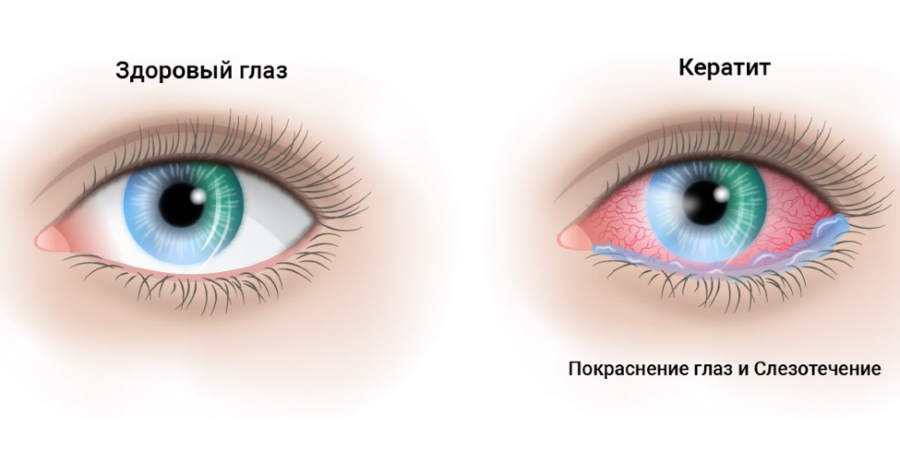
Общее проявление кератита носит название «роговичный синдром». Характеризуется:
- резкими болезненными ощущениями в глазном яблоке;
- постоянным слезотечением;
- невозможностью нормально воспринимать яркий свет;
- блефароспазмом, под которым понимается судорожное сокращение круговой мышцы органа зрения и века.
Также о глазном кератите может говорить ощущение присутствия инородного предмета в глазу и сложности при открытии глазного века, как следствие скопления гнойных масс в передней камере. В процессе осмотра больного врач может обнаружить вкрапления лимфы и крови на роговице, из-за чего возможно рубцевание ткани. Подобное состояние крайне негативно влияет на зрение. Не исключена необходимость оперативного вмешательства.
Виды
Офтальмологи выделяют несколько видов заболевания в зависимости от некоторых признаков, среди которых:
- локализация воспалительного процесса;
- тип помутнения;
- этиология;
- степень повреждения и т.д.
Ниже приведена подробная информация о наиболее распространённых формах кератита роговицы.
Бактериальный кератит
Возбудителями недуга являются кокки, кишечная или синегнойная палочка, протеи и т.д. Под их влиянием на поверхности роговицы возникает инфекция, которая впоследствии проникает внутрь благодаря повреждению эпителиального слоя.
Бактериальный кератит сразу начинается с острых болезненных ощущений в глазу. Для него характерны высокие темпы прогрессирования. Отмечается помутнение и снижение степени прозрачности роговицы. В области зрачка может образоваться инфильтрат, что приводит к ухудшению зрения. Кроме того, инфильтрат может локализоваться в проекции пояса радужки или в зоне лимба.
Вирусный кератит
Данный вид заболевания, известный также как герпетический, имеет вирусный характер и развивается вследствие попадания вируса простого герпеса на глазную роговицу, если местная иммунная защита снижена.
К факторам, способным спровоцировать патологию, относятся:
- Повреждения роговицы.
- Аллергии и вызванные ими реакции организма.
- Продолжительное пребывание на солнце.
- Переохлаждение.
- Грипп и иные простудные заболевания.
- Кортикостероидная терапия.
- Одонтогенные инфекции.
Аллергический кератит
По сути, это спровоцированное воспалительным процессом изменение глазной роговицы, которое основано реакцией на аллерген. Клиническая картина включает так называемый роговичный синдром, поверхностные инфильтраты в роговичном слое и конъюнктивально-перикорнеальную инъекцию.
Выявление данного вида кератита у ребенка или взрослого человека осуществляется на базе сведений, полученных в ходе:
- его наружного осмотра;
- микроскопии;
- проверки зрения;
- окраски роговичного слоя глаза флуоресцином;
- биомикроскопии;
- внутрикожных аллергических проб;
- анальгезиметрии и т.д.
Для борьбы с патологией назначается местное лечение с применением антигистаминов и кортикостероидов.
Травматический кератит
- изменение цвета на жёлтый – из-за обилия гнойных масс или бело-серый – ввиду скопления белых кровяных клеток;
- появление на ее поверхности инфильтратов.
В случаях, когда роговица глаза повреждается в результате негативного влияния воспаления травматического характера, наблюдаются следующие состояния:
На основании характера травмы, спровоцировавшей заболевание, выделяют следующие его типы:
- химический, возникающий на фоне щелочных или кислотных ожогов;
- температурный, спровоцированный ожогами или воздействием высоких температур на глазное яблоко;
- контузионный, развивающийся из-за тупой травмы;
- радиационный, вызванный влиянием радиации на орган зрения;
- механический, развитие которого произошло в результате воздействия на роговицу инородного предмета.
Грибковый кератит
Возбудителями данного вида патологии являются грибок рода кандида, аспергилл и прочие. Повреждение целостности рогового слоя глаза способствует проникновению инфекции внутрь. Такое повреждение может случиться в случае попадания постороннего предмета в процессе оперативного вмешательства или при бесконтрольном использовании некоторых медикаментов. К возбудителям также относятся офтальмологические болезни.
В зоне особо риска находятся люди пожилого возраста. Среди симптомов, характерных сугубо для грибкового вида патологии, стоит упомянуть пожелтение роговицы. Кроме этого, происходит формирование инфильтратов, отличающихся перистыми приподнятыми краями. В случае разрушения одного из них возникает угроза некроза роговичных тканей.
Диагностика
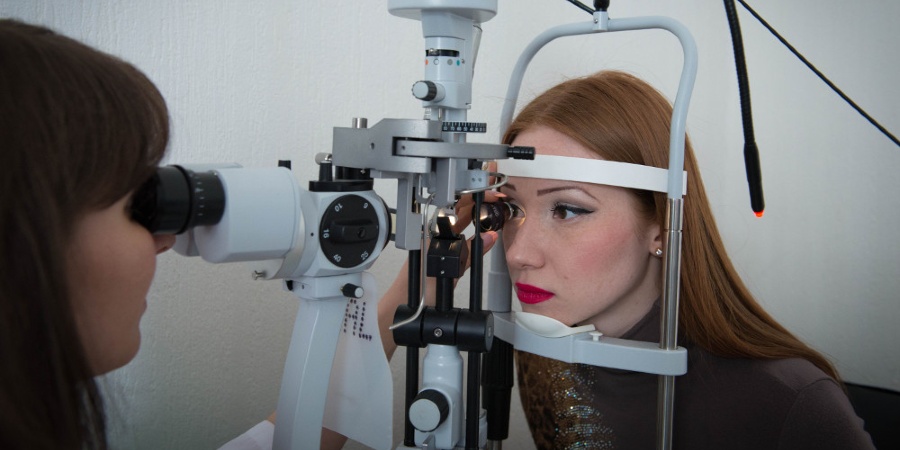
Данные анамнеза и отличительные черты клинического течения патологии являются основаниями для постановки диагноза специалистом. Кератит приводит к нарушению прозрачности роговой оболочки. Причиной такого состояния является образование скопления, состоящего из клеточных элементов.
Основной диагностической методикой при выявлении недуга является биомикроскопия органа зрения, посредством которой специалист может с высокой точностью установить характер поражения и определить его размеры. Методика показывает эффективность даже на ранних стадиях развития болезни.
То, насколько глубоко в глазном яблоке сформирован инфильтрат, имеет определяющее значение при выявлении болезни. Определить этот параметр можно с помощью биомикроскопии или метода бокового освещения.
Пожелтевший роговой слой глаза указывает на его гнойное поражение. В этом случае в качестве диагностического метода применяется срочное бактериоскопическое исследование. Правильно поставленный диагноз позволяет офтальмологу определиться с тем, как лечить кератит. Сегодня известны эффективные методики, применяемые в клинике «Южный».
Лечение глазного кератита
Для борьбы с болезнью применяется комплексная терапия, характер которой выбирается специалистом на основании спровоцировавших патологический процесс факторов, характером течения заболевания и стадией его развития. Начальные стадии и лёгкие формы предполагают амбулаторное лечение. В случае тяжёлых форм и осложнений, включая акантамебный кератит, больного помещают в стационар и обеспечивают постоянное наблюдение медицинским персоналом.
В большинстве случаев в рамках терапевтической программы назначаются:
- капли;
- мази;
- инстилляции;
- медикаментозные плёнки.
В случае тяжёлого поражения рогового слоя глазного яблока имеет место субконъюнктивальное введение лекарственных средств. Этот метод предполагает инъекции в нижнюю конъюнктиву органа зрения или его наружный угол.
Пациентам с ухудшением зрения назначают физиопроцедуры. Это может быть фонофорез с ферментами, электрофорез или биогенные стимуляторы. Хирургические методы показаны при неэффективности консервативного лечения. Их назначают при резком ухудшении зрения.
Профилактика
Меры профилактики, способствующие минимизации риска развития патологического процесса, отличаются достаточной простотой и включают:
- Личную гигиену в целом и промывание органов зрения в частности.
- Правильное использование контактных линз, а также соблюдение правил ухода за ними.
- Предотвращение попадания в глаза инородного предмета.
- Незамедлительное обращение к врачу при подозрении на офтальмологические заболевания.
- Санация инфекционных очагов.
Возможные осложнения
Терапия кератита обязательно должна иметь комплексный характер. Кроме того, значение имеет современность ее проведения. Только при соблюдении этих ключевых правил можно избежать возможных осложнений, среди которых:
- Вторичная глаукома.
- Склерит.
- Иридоциклит.
- Прободение рогового слоя.
- Эндофтальмит.
Опасность осложнений кератита заключается в том, что они способны привести к значительному помутнению роговицы, в результате чего возможно необратимое снижение остроты зрения. В некоторых случаях существует угроза полной потери глаза.
































